Gerou grande controvérsia a recente nota de alerta da ANVISA sobre a relação causal entre uso cumulativo de hidroclorotiazida e câncer de pele não-melanoma. Enquanto a imprensa leiga reproduziu a nota em tom de sensacionalista (1, 2, 3), profissionais de pensamento baseado em ciência saíram em defesa desta terapia diurética no tratamento anti-hipertensivo (1, 2), questionando a qualidade da evidência que suportava o papel cancerígeno da droga.
Recebi mensagens de vários colegas questionando o caráter observacional do estudo que motivou a recomendação (J Am Acad Dermatol, abril 2018) e meu reflexo natural foi o de concordar com a crítica. Mas ao analisar com mais critério, desenvolvi uma opinião diferente que explicitarei nessa postagem. Minha análise se baseia na aplicação dos conceitos que apresentei no recente artigo sobre o valor de “estudos observacionais: quando confiar, desconfiar ou descartar?". Vale a pena revisitar.
Primeiro, precisamos nos preparar mentalmente para a análise de qualquer evidência externa, pois esta pode vir de encontro com nossas perspectivas científicas. Essa preparação passa pelo seguinte questionamento: quais são minhas evidências internas (crenças) a respeito do assunto? Esta proposta de aquecimento mental foi tema de postagem prévia no Blog. Vale a pena revisitar.
A pergunta permite identificar nossa predisposição ao viés de confirmação. No meu caso pessoal, identifico uma predileção baseada em evidências pela terapia antihipertensiva com tiazídicos , o que pode me gerar um preconceito contra o argumento do efeito carcinogênico. Alguns colegas aventaram uma “teoria da conspiração” contra os baratos diuréticos, motivada por conflitos de interesse da indústria produtora de medicamentos "inovadores". É possível, mas antes precisamos analisar as evidências de uma forma a evitar a influência demasiada de nossos vieses pessoais.
A ANVISA poderia ter gerado uma nota baseada neste estudo observacional?
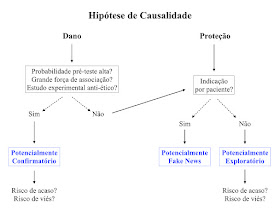
O primeiro passo é avaliar se o dado observacional diz respeito da “dano” ou “proteção”. Esta diferenciação é essencial para definir a magnitude do ônus da prova. Diferente da proposta da implementação de uma conduta “protetora”, quando investigamos potencial efeito danoso (fator de risco) estudos observacionais ganham força de evidência e, a depender de alguns critérios, podem ser considerados evidências potencialmente confirmatórias.
Algumas razões suportam a maior tolerância com o nível de evidência para "dano".
Primeiro, dizer “tome cuidado” traz consigo uma menor responsabilidade do que induzir a adoção uma conduta nova.
Segundo, o sentido da indicação depende primariamente da eficácia e de forma complementar da segurança. Por este motivo, não se faz ensaios clínicos para demonstrar efeito adverso. Ensaios clínicos são dimensionados para eficácia e secundariamente avaliam segurança.
Terceiro, os eventos adversos são menos comuns do que desfechos clínicos a serem prevenidos pelo tratamento. Por isso, estudos intervencionistas são subdimensionados para eventos adversos. Isto faz com que se precise comumente recorrer a relatos observacionais em estudos de fase IV para detectar eventos adversos.
Portanto, guardadas algumas premissas, estudos observacionais podem definir fatores de risco. Que premissas? Como propomos na postagem sobre estudos observacionais são três as premissas: significativa probabilidade pré-teste em uma abordagem bayesiana, grande força de associação e dificuldade de evidências intervencionistas confirmatórias. Estes são o caso do tabagismo e etilismo como fatores de risco para suas respectivas doenças.
Vamos agora analisar estas premissas no caso dos tiazídicos e câncer de pele.
A probabilidade pré-teste tem os componentes de plausibilidade e evidências prévias. Precisei estudar para acessar este tópico. Os tiazídicos estão no conjunto de drogas que causam fotosensibilidade à pele. Naturalmente, isto explica a plausibilidade biológica de que a droga pode deixar pacientes mais predispostos a um câncer induzido pela exposição a raios ultravioletas. Inclusive, há evidências sugerindo que fotossensibilidade farmacológica induz câncer de pele.
Quanto a evidência prévias, notei que este não o primeiro estudo observacional a sugerir tal associação. O conjunto de evidências prévias é sugestivo, merecendo destaque um estudo prévio do mesmo grupo, mostrando associação com carcinoma de células escamosas. Portanto, o estudo que induziu a recomendação da ANVISA é um estudo reproduz evidências prévias. Portanto, temos uma probabilidade pré-teste razoável a favor da hipótese. Não estamos diante de uma ideia que acaba de surgir. Estamos diante de uma ideia vem sendo construída progressivamente e o presente estudo serve como mais uma evidência a favor.
E quanto à força de associação? O trabalho em questão avaliou dois tipos de cânceres de pele não melanomas: basocelular e células escamosas. Ambos apresentaram um nítido gradiente dose-resposta e no caso de células escamosas, a maior dose da droga acumulada apresenta odds ratio de 7. Ou seja, estamos diante de grande força de associação, maior do que boa parte dos fatores de risco para doenças cardiovasculares ou cânceres.
Por fim, é pouco provável que tenhamos um ensaio clínico desenhado para testar essa hipótese e estudos intervencionistas já realizados seriam de poder insuficiente e provavelmente carecem deste dado. A incidência desses cânceres de pele gira em torno de 1% ao ano, portanto um estudo de 5 anos teria uma incidência de evento menor do que a incidência de eventos usualmente testados por estudos prospectivos, que gira em torno de 10%-20%. Seria necessário um ensaio clínico de tamanho amostral em torno de 4 vezes maior do que os estudos usuais de anti-hipertensivos.
Estes são três critérios sistêmicos a favor da ideia de causalidade. Mas precisamos ir no especifico e avaliar a qualidade do estudo observacional em questão. Trata-se de um estudo de caso-controle aninhado, proveniente de registros eletrônico dinamarquês. Guardando as limitações inerentes ao desenho, o estudo é bem realizado, na coleta e análise dos dados. Muito importante salientar que o estudo foi realizado tendo esta hipótese determinada a priori como o objetivo principal. Além disso, a escolha do tipo de antihipertensivo não tem grande potencial de carregar pacientes com maior risco de câncer de pele.
Neste momento, vale reafirmar: aceitar efeito danoso de uma droga com base em estudos observacionais requer rigidez de avaliação, a qual não está presente da maioria das situações. Como comparação, podemos citar interessante exercício epidemiológico que mostrou associação entre uso de digoxina e morte em pacientes com fibrilação atrial. Aquele estudo tem grande potencial de efeito de confusão, pois a escolha por digoxina tende a carrear pacientes com disfunção ventricular esquerda e consequentemente maior risco de morte. Além disso, a associação não foi encontrada na análise usuários versus não usuários de digoxina, sendo percebida quando se migrou para uma análise baseada na concentração plasmática da droga (problema das múltiplas comparações). Por fim, a força de associação foi mais fraca do que observamos no presente caso dos tiazídicos (HR = 1.56). Trago este exemplo para exemplificar uma situação em que não julgo ser evidência suficiente para gerar uma advertência de risco.
Concluo portanto, com base em análise bayesiana que engloba a probabilidade pré-teste e a nova informação (força de associação, gradiente dose-resposta, qualidade do estudo), que devemos considerar possivelmente verdadeiro o conceito de causalidade entre tiazídicos e câncer de pele. Assim como ocorre com boa parte dos eventos adversos “estabelecidos”, que são baseados em dados observacionais.
Implicações e Lições
Nossa conclusão não deve implicar que evitemos os tiazídicos como antihipertensivos e a ANVISA não quis dizer isso. Devemos apenas considerar esta informação como mais um detalhe em nosso processo mental de decisão. Digo isso pois grandes tamanhos de efeito (odds ratio > 2) se deram com doses cumulativas a partir de 75.000 mg, o que corresponde a 16 anos de uso da dose de 12.5 mg. Vale salientar que não estamos falando aqui de desfechos graves como melanoma. Especialistas discutem até mesmo se é adequada a denominação de câncer para estes não-melanomas.
Além disso, o câncer que gera preocupação se constitui em um desfecho probabilístico em futuro remoto, o que tem menor força no processo decisório do que o benefício obtido no presente: controle antihipertensivo e bom perfil de tolerabilidade da droga.
A ANVISA fez uma advertência com um critério adequado, como costuma fazer em muitas situações semelhantes. A diferença desta vez foi que a advertência foi contra uma pet drug (droga de estimação) de boa parte dos médicos, na qual me incluo. É droga de estimação de médicos baseados em evidências.
A ANVISA fez uma advertência com um critério adequado, como costuma fazer em muitas situações semelhantes. A diferença desta vez foi que a advertência foi contra uma pet drug (droga de estimação) de boa parte dos médicos, na qual me incluo. É droga de estimação de médicos baseados em evidências.
Podemos defender o valor dos tiazídicos, mas sem precisar negar este potencial efeito danoso. Se por um lado considero sensacionalista e inadequada a reação da imprensa, por outro lado foi a reação emocional com que parte da comunidade médica se posicionou que mais me chamou atenção neste caso. E em geral os que mais gritaram foram aqueles de mente analítica e científica.
Este caso mostra que não são apenas os fantasiosos que se reunem em tribos apaixonadas. Temos que ter cuidado para que os científicos também não se dogmatizem em uma cega defesa de suas ideias. Esta é a principal lição deste caso.